Tento článok je súčasťou nášho špeciálneho vydania v máji 2020. Stiahnite si celý problém tu.
Vzťah
Catinean A, Neag AM, Nita A, Buzea M, Buzoianu AD.bacilspp. Spóry - sľubná možnosť liečby pre pacientov so syndrómom dráždivého čreva.Živiny. 2019; 11 (9): 1968.
Objektívny
Cieľom tejto štúdie bolo porovnanie rifaximínu, po ktorom nasledovala nutraceutická alebo nízka fermentovateľná oligosacharidová, disacharidová, monosacharidová a polyol (FODMAP), ktorá sa týka liečby na báze spór (megasporebiotiká) sama u pacientov so syndrómom dráždivého čreva (IBS) bez zápchy.
Vypracovať
Neoslepené, prospektívne, randomizované, kontrolované klinické skúšanie. Účastníci boli randomizovaní do 3 skupín:
- G1, bei dem die Teilnehmer eine 10-tägige Kur mit Rifaximin (1.200 mg) erhielten, gefolgt von einer 24-tägigen Kur mit einem nutrazeutischen Inhaltsstoff Bifidobacterium longum W11, lösliche Ballaststoffe und Vitamine B1B2B6und B12.
- G2, bei dem die Teilnehmer einen 34-tägigen Kurs erhielten Bazillus spp probiotisch (Bacillus licheniformis, Bacillus indicus HU36™, Bacillus subtilis HU58™, Bacillus clausii, Bacillus coagulansalle von der Marke MegaSporeBiotic).
- G3, bei dem die Teilnehmer eine 10-tägige Behandlung mit Rifaximin (1.200 mg) erhielten, gefolgt von einer 24-tägigen Low-FODMAP-Diät.
Vedci získali výsledné opatrenia na začiatku, 10. deň (pre skupiny G1 a G3), deň 34 a 60. deň.
Účastník
Táto štúdia zahŕňala 90 pacientov so syndrómom dráždivého čreva bez zápchy na základe kritérií Ríma III. Pacienti boli vo veku 18 až 75 rokov a za posledných 5 rokov mali normálnu kolonoskopiu, hodnoty krvi v rámci referenčných hodnôt a normálny fekálny kalprotektín. Pacienti s dokumentovanými potravinovými alergiami, intoleranciou gluténu alebo celiakiou, cukrovkou, ochorením štítnej žľazy, zápalovým ochorením čriev alebo inými organickými chorobami, poruchami príjmu potravy (anorexia alebo bulímia), boli vylúčené probiotiká 1 mesiac pred štúdiou, antibiotickú liečbu v posledných 6 mesiacoch alebo špecifická strava.
Hodnotené parametre štúdie
Vedci hodnotili pacientov na základe skóre závažnosti IBS (IBS-SS), kvality života pacientov IBS (IBS-QL) a testu senzácie objemu rekta.
Kľúčové postrehy
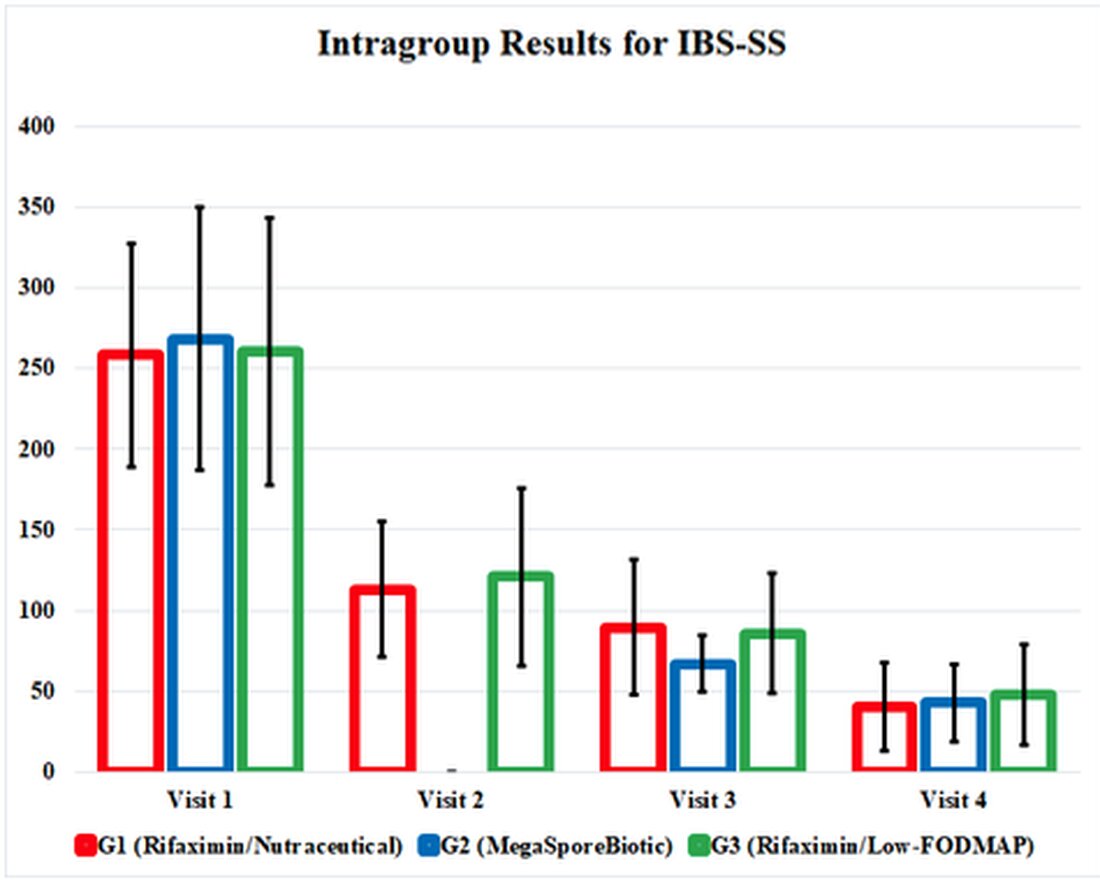
IBS-SS sa zlepšila pri každom výslednom opatrení pre G1, G2 a G3 a zaujímavé je, že sa rovnako zlepšilo do konca štúdie. Megasporebiotická skupina, G2, mala na návšteve 3 (deň 34) skoršie zlepšenie symptómov. Skóre kvality života a test senzácie objemu rekta sa tiež zlepšili v každej skupine, pričom v každej skupine boli podobné výsledky.
Praktické dôsledky
Syndróm dráždivého čreva je spoločnou poruchou postihujúcou približne 10% populácie, s významnými medzerami v spoľahlivých a nákladovo efektívnych liečebných stratégiách.1Naše chápanie patofyziológie sa rýchlo rozširuje pomocou systémovej biológie. V súčasnosti navrhovaný model je komplexná sieť črevnej mikrobiotickej dysfunkcie, zmenenej priepustnosti čriev, zmenenej motility, gastrointestinálnej (GI) aktivácie imunitných buniek, viscerálnej precitlivenosti a abnormálnych interakcií s vnútorným mozgom.2Rifaximín sa prvýkrát objavil ako účinná možnosť liečby na zmenu GI mikrobioty v roku 2011 s cieľovým pokusom, čo nakoniec viedlo k schváleniu Rifaximínu FDA na liečbu IBS hnačkou v roku 2015.3Cieľom tejto štúdie je preukázať, že ne antibiotická terapia zmenou mikrobiómu pomocou probiotikum na báze spór môže byť tiež účinná na liečbu IBS hnačkou (IBS-D).
Jedným z najzaujímavejších aspektov tejto štúdie je nákladová efektívnosť probiotík na báze spór v porovnaní s rifaximínom.
Táto štúdia obsahuje niekoľko významných obmedzení, z ktorých mnohé autori uznávajú. Medzi ne patrí nedostatok oslepenia a placebo, skôr mierne ako závažné symptómy na začiatku, nedostatok dychu testovania na nadmerné rast baktérií tenkého čreva (SIBO) a použitie Ríma III a nie kritérií Ríma IV. Vedci používali Rím III, pretože táto štúdia sa začala pred Rímom IV a autori poznamenávajú, že 90% účastníkov splnilo aj nové kritériá.
Autori nehovorí o ďalších obmedzeniach. Prvým a možno najdôležitejšie je, že skupina liečby rifaximínu bola nedostatočne liečená v dávke aj v trvaní. V súčasnosti všeobecne akceptovaná dávka rifaximínu pre IBS-D je 550 mg trikrát denne (1 650 mg celkovej dennej dávky) počas 14 dní.4V tejto štúdii sa počas 10 dní použilo celkom 1200 mg za deň, čo je 52% účinnej dávky. To vedie k významnému zaujatosti výsledku v porovnaní s probiotickým zásahom založeným na spóroch.
Túto štúdiu by mohla posilniť zlepšené výsledky. Po prvé, autori použili test rektálneho objemu senzácie na začiatku a pri každej návšteve. Tento test je invazívny, nepohodlný a má malú podporu v literatúre ako výsledné opatrenie pre IBS-D.5Namiesto testu senzácie objemu rektálneho objemu by neinvazívny trojhodinový test laktulózového dychu zlepšil návrh štúdie. To by umožnilo autorom zahrnúť iba pacientov s SIBO alebo stratifikovať respondentov v každej liečenej skupine na základe stavu SIBO. Rezaie a kol. zistili, že pacienti s pozitívnym testom dychu laktulózy na SIBO reagovali významne lepšie na terapiu rifaximínu ako pacienti IBS-D s normálnym dychovým testom.6Zahrnutie 3-hodinového testu dychu laktulózy v tejto štúdii by objasnilo, ktorí pacienti boli najlepšími kandidátmi na probiotickú liečbu na báze spór oproti terapii rifaximínu.
Použitie 2 liečebných skupín (rifaximínové/nízko-fodmap diéty v porovnaní s probiotikami na báze spór) alebo 2 liečebných skupín a placebovej skupiny by zlepšilo jasnosť výsledkov. Oslepenie by mohlo odstrániť ďalší zdroj zaujatosti; Nie je však nemožné slepiť terapeutickú výživu k obvyklej výžive, a to je pretrvávajúcou výzvou v výživovom výskume.
Účinky terapeutických zásahov v tejto štúdii boli pochované mätúcimi a ťažkopádnymi tabuľkami, takže som zdôraznil pozitívne výsledky v grafe ilustrujúcom výsledky štúdie. Táto grafika predstavuje výsledky štúdie a ukazuje nám, ako účinné sú tieto terapie porovnávané navzájom. Zdôrazňuje tiež skutočnosť, že všetky 3 liečebné skupiny sa naďalej zlepšovali aj po ukončení zásahov pri návšteve 3 (deň 34).
Jedným z najzaujímavejších aspektov tejto štúdie je nákladová efektívnosť probiotík na báze spór v porovnaní s rifaximínom. Dávka rifaximínu použitá v tejto štúdii stojí približne 1 300 dolárov a odporúčaná dávka je bližšie k 2 000 dolárov. Poistné krytie si často vyžaduje viac zlyhaní liekov a predchádzajúcich povolení, ak je liečba krytá vôbec. Dávka a trvanie probiotikum založeného na spóroch použitých v tejto štúdii predáva za 55 dolárov. To predstavuje významnú výhodu probiotickej terapie na báze spór. Autori neohlásili žiadne vedľajšie účinky ani predčasné ukončenie štúdia, takže je ťažké tieto faktory zohľadniť do pomeru nákladovej efektívnosti.
Malo by sa tiež poznamenať, že výsledky boli podobné pre probiotickú terapiu na báze spór v porovnaní so skupinou liečby diéty s nízkym obsahom FODMAP. Ukázalo sa, že diéta s nízkym obsahom mapy je účinnou výživovou stratégiou na liečbu IBS-D.7Aj keď je vzrušujúce mať efektívny výživový nástroj pre IBS, táto strava je veľmi reštriktívna a má ďalekosiahle psychosociálne a výživové účinky.8Podľa mojich skúseností je strava s nízkym obsahom fodmapy stresujúcou stravou v porovnaní s inými, možno ešte reštriktívnejšou stravou, pretože výber potravín nie je intuitívny. Pacienti musia neustále používať letáky a aplikácie, a preto musia byť veľmi ostražití, aby úspešne sledovali túto stravu. V tejto súvislosti ponúka probiotická terapia na báze spór významnú výhodu.
Záver
Aj keď táto štúdia má niekoľko metodologických problémov, ktoré zavádzajú zaujatosť, je dôležité uznať, že výsledky tejto štúdie zlepšujú naše porozumenie možností liečby pre IBS-D. Probiotická terapia založená na spóroch ako samostatná terapia bola spojená so zlepšením závažnosti IBS, kvalitou života a pocitom objemu rektálneho objemu ekvivalentné s terapiou rifaximínu, po ktorej nasledovala strava s nízkym obsahom FODMAP alebo probiotická terapia. Symptómy pokračovali v zlepšovaní všetkých 3 intervencií po prerušení liečby, o čom svedčí zlepšené skóre závažnosti IBS v 60. dni v porovnaní s 34. dňom po ukončení liečby. Najvýznamnejšou chybou v štúdii bola nedostatočná dávka rifaximínu na liečbu. Probiotická terapia na báze spór však ponúka oveľa jednoduchšiu liečbu pri menej ako 5% nákladov na rifaximín. Predtým, ako sa dá tvrdiť, že je potrebný viac výskumu, je možné tvrdiť, že je rovnako účinná ako rifaximín, ale určite sa dá zvážiť pri výbere možností liečby pre pacientov s IBS-D.

 Suche
Suche
 Mein Konto
Mein Konto