Acest articol face parte din numărul nostru special din mai 2020. Descărcați problema completă aici.
Raport
CATINEAN A, NEAG AM, NITA A, BUZEA M, BZOIANU AD.bacilspp. Spori - O opțiune de tratament promițătoare pentru pacienții cu sindrom de intestin iritabil.Nutrienți. 2019; 11 (9): 1968.
Obiectiv
Scopul acestui studiu a fost de a compara Rifaximina urmată de o oligozaharidă, dizaharidă, monosacharidă și poliol (FODMAP), cu terapie probiotică (megasporebiotică), dizaharide, monosacharide și poliol (FODMAP) cu terapie probiotică (megasporebiotică) pe bază de spori (megasporebiotice).
Proiect
Un studiu clinic non-orb, prospectiv, randomizat, controlat. Participanții au fost randomizați în 3 grupuri:
- G1, bei dem die Teilnehmer eine 10-tägige Kur mit Rifaximin (1.200 mg) erhielten, gefolgt von einer 24-tägigen Kur mit einem nutrazeutischen Inhaltsstoff Bifidobacterium longum W11, lösliche Ballaststoffe und Vitamine B1B2B6und B12.
- G2, bei dem die Teilnehmer einen 34-tägigen Kurs erhielten Bazillus spp probiotisch (Bacillus licheniformis, Bacillus indicus HU36™, Bacillus subtilis HU58™, Bacillus clausii, Bacillus coagulansalle von der Marke MegaSporeBiotic).
- G3, bei dem die Teilnehmer eine 10-tägige Behandlung mit Rifaximin (1.200 mg) erhielten, gefolgt von einer 24-tägigen Low-FODMAP-Diät.
Cercetătorii au obținut măsuri de rezultate la nivelul inițial, ziua 10 (pentru grupurile G1 și G3), ziua 34 și ziua 60.
Participant
Acest studiu a inclus 90 de pacienți cu sindrom de intestin iritabil fără constipație pe baza criteriilor de la Roma III. Pacienții aveau între 18 și 75 de ani și aveau o colonoscopie normală în ultimii 5 ani, valorile sângelui în valori de referință și calprotectina fecală normală. Pacienții cu alergii alimentare documentate, intoleranță la gluten sau boală celiacă, diabet, boală tiroidiană, boli inflamatorii intestinale sau alte boli organice, tulburări alimentare (anorexie sau bulimie), probiotice cu 1 lună înainte de studiu, tratamentul cu antibiotice în ultimele 6 luni sau diete specifice au fost excluse.
Parametrii de studiu evaluați
Cercetătorii au evaluat pacienții pe baza scorului de severitate IBS (IBS-SS), a calității vieții pentru pacienții cu IBS (IBS-QL) și a unui test de senzație de volum rectal.
Perspective cheie
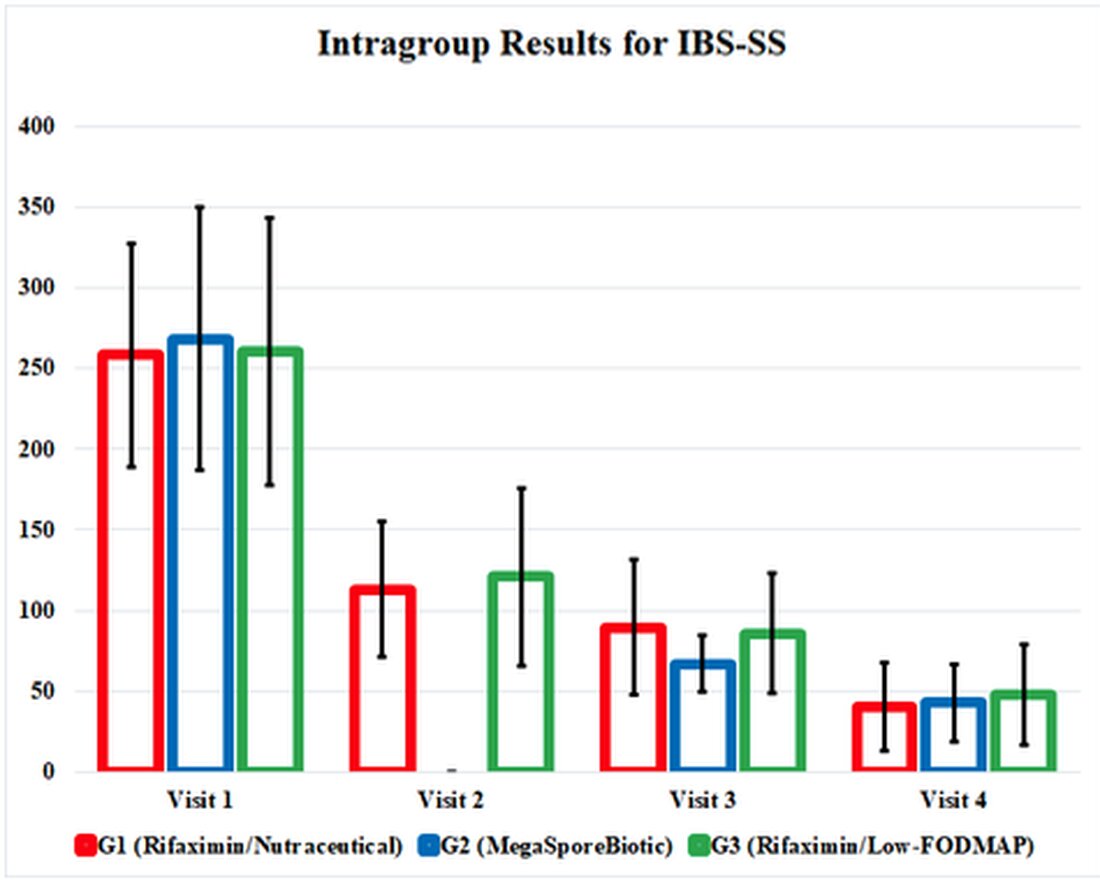
IBS-SS s-a îmbunătățit la fiecare măsură de rezultat pentru G1, G2 și G3 și, interesant, s-a îmbunătățit în mod egal până la sfârșitul studiului. Grupul megasporebiotic, G2, a avut o îmbunătățire a simptomelor anterioare la vizita 3 (ziua 34). Scorurile de calitate a vieții și testul de senzație de volum rectal s -au îmbunătățit și în fiecare grup, cu rezultate similare la fiecare grup.
Implicații practică
Sindromul de colon iritabil este o tulburare comună care afectează aproximativ 10% din populație, cu lacune semnificative în strategiile de tratament fiabile și rentabile.1Înțelegerea noastră de fiziopatologie se extinde rapid folosind biologie sistemică. Modelul propus în prezent este o rețea complexă de disfuncție a microbiotei intestinale, permeabilitate intestinală modificată, motilitate modificată, activare gastrointestinală (GI) celulelor imune, hipersensibilitate viscerală și interacțiuni anormale intestinale-creier.2Rifaximin a apărut pentru prima dată ca o opțiune eficientă de tratament pentru modificarea microbiotei GI în 2011 cu studiul țintă, ceea ce a dus în cele din urmă la aprobarea FDA a Rifaximin pentru tratamentul IBS cu diaree în 2015.3Acest studiu își propune să arate că terapia non-antibiotică prin modificarea microbiomului cu un probiotic bazat pe spor poate fi, de asemenea, eficient pentru tratamentul IBS cu diaree (IBS-D).
Unul dintre cele mai interesante aspecte ale acestui studiu este rentabilitatea probioticelor bazate pe spori în comparație cu Rifaximin.
Acest studiu conține mai multe limitări semnificative, dintre care mulți recunosc autorii. Acestea includ lipsa orbului și a placebo, simptome moderate și nu severe la nivelul inițial, o lipsă de testare a respirației pentru supraaglomerarea bacteriană intestinală subțire (SIBO) și utilizarea Criteriilor Roma III mai degrabă decât a Criteriilor de la Roma IV. Cercetătorii au folosit Roma III, deoarece acest studiu a început înainte de Roma IV, iar autorii notează că 90% dintre participanți au îndeplinit și noile criterii.
Există limitări suplimentare care nu sunt discutate de autori. Primul și poate cel mai important este faptul că grupul de tratament Rifaximin a fost tratat atât în doză, cât și în durată. Doza de Rifaximină în prezent acceptată în prezent pentru IBS-D este de 550 mg de 3 ori pe zi (1.650 mg doză totală zilnică) timp de 14 zile.4În acest studiu, un total de 1.200 mg pe zi a fost utilizat timp de 10 zile, ceea ce reprezintă 52% din doza efectivă. Acest lucru duce la o prejudecată semnificativă a rezultatului comparativ cu intervenția probiotică bazată pe spori.
Măsurile îmbunătățite ale rezultatului ar putea consolida acest studiu. În primul rând, autorii au folosit un test de senzație de volum rectal la început și la fiecare vizită. Acest test este invaziv, incomod și are puțin sprijin în literatura de specialitate ca măsură de rezultat pentru IBS-D.5În loc de testul de senzație de volum rectal, un test de respirație lactuloză de 3 ore neinvazive ar îmbunătăți designul studiului. Acest lucru ar fi permis autorilor să includă doar pacienții cu SIBO sau să stratificați respondenții din fiecare grup de tratament pe baza statutului SIBO. Rezaie și colab. a constatat că pacienții cu un test de respirație lactuloză pozitivă pentru SIBO au răspuns semnificativ mai bine la terapia cu rifaximină decât pacienții cu IBS-D cu un test normal de respirație.6Includerea unui test de respirație lactuloză de 3 ore în acest studiu ar fi clarificat care pacienți au fost cei mai buni candidați pentru tratamentul probiotic pe bază de spori față de terapia Rifaximin.
Utilizarea a 2 grupuri de tratament (dieta Rifaximin/Low-FoDMAP față de probiotic pe bază de spori) sau 2 grupuri de tratament și un grup placebo ar fi îmbunătățit claritatea rezultatelor. Orbirea ar putea elimina o altă sursă de prejudecăți; Cu toate acestea, este imposibil să orbiți nutriția terapeutică la nutriția obișnuită și aceasta este o provocare continuă în cercetarea nutrițională.
Efectele intervențiilor terapeutice din acest studiu au fost îngropate în tabele confuze și greoaie, așa că am evidențiat rezultatele pozitive într -un grafic care ilustrează rezultatele studiului. Acest grafic prezintă rezultatele studiului și ne arată cât de eficiente sunt comparate aceste terapii între ele. De asemenea, evidențiază faptul că toate cele 3 grupuri de tratament au continuat să se îmbunătățească chiar și după ce intervențiile au fost întrerupte la vizita 3 (ziua 34).
Unul dintre cele mai interesante aspecte ale acestui studiu este rentabilitatea probioticelor bazate pe spori în comparație cu Rifaximin. Doza de Rifaximin utilizată în acest studiu costă aproximativ 1.300 USD, iar doza recomandată este mai aproape de 2.000 USD. Acoperirea asigurărilor necesită adesea eșecuri multiple ale medicamentelor și autorizații anterioare dacă tratamentul este acoperit deloc. Doza și durata probioticului bazat pe spori utilizat în acest studiu se vinde pentru 55 de dolari. Aceasta reprezintă un avantaj semnificativ al terapiei probiotice bazate pe spori. Autorii nu au raportat niciun fel de efecte secundare sau abandon de participanți, așa că este dificil să facilitați acești factori într-un raport cost-eficiență.
De asemenea, trebuie remarcat faptul că rezultatele au fost similare pentru terapia probiotică pe bază de spori, comparativ cu grupul de tratament cu dietă scăzută. S-a dovedit că dieta scăzută de fodmap este o strategie nutrițională eficientă pentru tratarea IBS-D.7Deși este interesant să avem un instrument nutrițional eficient pentru IBS, această dietă este foarte restrictivă și are efecte psihosociale și nutriționale de anvergură.8În experiența mea, dieta scăzută FODMAP este o dietă mai stresantă în comparație cu alte diete și mai restrictive, deoarece alegerile alimentare nu sunt intuitive. Pacienții trebuie să folosească constant fișiere și aplicații și, prin urmare, trebuie să devină foarte vigilenți pentru a urma cu succes această dietă. În acest sens, terapia probiotică bazată pe spori oferă un avantaj semnificativ.
Concluzie
Deși acest studiu are mai multe probleme metodologice care introduc prejudecăți, este important să recunoaștem că rezultatele acestui studiu îmbunătățesc înțelegerea opțiunilor noastre de tratament pentru IBS-D. Terapia probiotică bazată pe spor ca terapie de sine stătătoare a fost asociată cu îmbunătățiri ale severității IBS, calitatea vieții și senzația de volum rectal echivalent cu cele ale terapiei cu Rifaximin, urmată de o dietă scăzută de fodmap sau terapie probiotică. Simptomele au continuat să se îmbunătățească pentru toate cele 3 intervenții după întreruperea tratamentului, așa cum se dovedește prin scoruri îmbunătățite de severitate a IBS în ziua 60, comparativ cu ziua 34 după întreruperea tratamentului. Cea mai semnificativă eroare în studiu a fost doza insuficientă de rifaximină pentru tratament. Cu toate acestea, terapia probiotică bazată pe spori oferă un tratament mult mai simplu la mai puțin de 5% din costul Rifaximin. Mai multe cercetări sunt necesare înainte ca terapia probiotică bazată pe spori să poată fi la fel de eficientă ca Rifaximina, dar cu siguranță poate fi luată în considerare atunci când selectați opțiuni de tratament pentru pacienții cu IBS-D.

 Suche
Suche
 Mein Konto
Mein Konto