Šis raksts ir daļa no mūsu īpašā 2020. gada maija numura. Lejupielādējiet visu jautājumu šeit.
Saistība
Catinean A, Neag AM, Nita A, Buzea M, Buzoianu AD.bacillusspp. Sporas - daudzsološa ārstēšanas iespēja pacientiem ar kairinātu zarnu sindromu.Barības vielasApvidū 2019; 11 (9): 1968.
Mērķis
Šī pētījuma mērķis bija salīdzināt rifaksimīnu, kam sekoja uztura vai zemu fermentējamu oligosaharīdu, disaharīdu, monosaharīdu un poliola (FODMAP) diētu ar sporu balstītu probiotiku (megasporebiotisku) terapiju tikai pacientiem ar kairinātu zarnu sindromu (IBS) bez apcietinājuma.
Uzmetums
Nesaskaņots, perspektīvs, randomizēts, kontrolēts klīniskais pētījums. Dalībnieki tika randomizēti 3 grupās:
- G1, bei dem die Teilnehmer eine 10-tägige Kur mit Rifaximin (1.200 mg) erhielten, gefolgt von einer 24-tägigen Kur mit einem nutrazeutischen Inhaltsstoff Bifidobacterium longum W11, lösliche Ballaststoffe und Vitamine B1B2B6und B12.
- G2, bei dem die Teilnehmer einen 34-tägigen Kurs erhielten Bazillus spp probiotisch (Bacillus licheniformis, Bacillus indicus HU36™, Bacillus subtilis HU58™, Bacillus clausii, Bacillus coagulansalle von der Marke MegaSporeBiotic).
- G3, bei dem die Teilnehmer eine 10-tägige Behandlung mit Rifaximin (1.200 mg) erhielten, gefolgt von einer 24-tägigen Low-FODMAP-Diät.
Pētnieki ieguva iznākuma pasākumus sākotnējā līmenī, 10. dienā (G1 un G3 grupām), 34. un 60. dienā.
Dalībnieks
Šajā pētījumā bija 90 pacienti ar kairinātu zarnu sindromu bez aizcietējumiem, pamatojoties uz Romas III kritērijiem. Pacienti bija no 18 līdz 75 gadiem, un pēdējos 5 gados viņiem bija normāla kolonoskopija, asins vērtības atsauces vērtībās un normāla fekāliju kalprotektīns. Pacienti ar dokumentētu pārtikas alerģiju, lipekļa nepanesību vai celiakiju, diabētu, vairogdziedzera slimību, zarnu iekaisuma slimību vai citām organiskām slimībām, ēšanas traucējumiem (anoreksija vai bulimija), probiotikas 1 mēnesi pirms pētījuma, antibiotiku ārstēšana pēdējos 6 mēnešos vai specifiskas diētas tika izslēgtas.
Novērtētie studiju parametri
Pētnieki novērtēja pacientus, pamatojoties uz IBS smaguma pakāpi (IBS-SS), dzīves kvalitāti IBS pacientiem (IBS-qL) un taisnās zarnas tilpuma sensācijas testu.
Galvenās atziņas
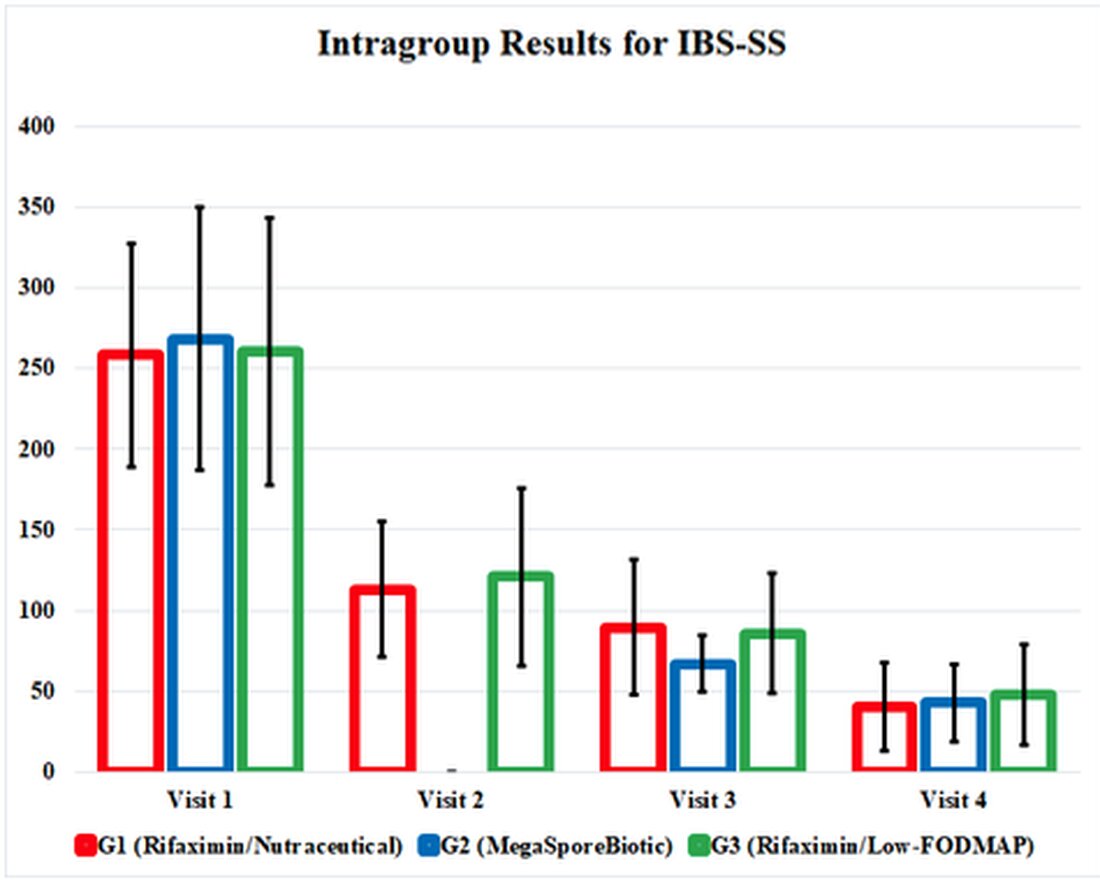
IBS-SS uzlabojās katram G1, G2 un G3 iznākuma pasākumam un, kas ir interesanti, līdz pētījuma beigām uzlabojās vienādi. Megasporebiotiskajai grupai G2 bija agrāks simptomu uzlabojums 3. vizītē (34. diena). Dzīves kvalitātes rādītāji un taisnās zarnas tilpuma sensācijas tests arī uzlabojās katrā grupā, ar līdzīgiem rezultātiem katrā grupā.
Ietekme uz praksi
Kairinātu zarnu sindroms ir izplatīts traucējums, kas ietekmē aptuveni 10% iedzīvotāju, ar ievērojamām nepilnībām ticamās un rentablās ārstēšanas stratēģijās.ViensMūsu izpratne par patofizioloģiju strauji paplašinās, izmantojot sistēmisko bioloģiju. Pašlaik piedāvātais modelis ir sarežģīts zarnu mikrobiota disfunkcijas tīkls, mainīta zarnu caurlaidība, mainīta kustīgums, kuņģa-zarnu trakta (GI) imūno šūnu aktivizēšana, viscerāla paaugstināta jutība un patoloģiska zarnu un smadzeņu mijiedarbība.RādītājsRifaksimīns pirmo reizi parādījās kā efektīva ārstēšanas iespēja GI mikrobiota mainīšanai 2011. gadā ar mērķa izmēģinājumu, kas galu galā noveda pie Rifaximin FDA apstiprināšanas IBS ārstēšanai ar caureju 2015. gadā.3Šī pētījuma mērķis ir parādīt, ka terapija, kas nav antibiotikas, mainot mikrobiomu ar uz sporām balstītu probiotiku, var būt efektīva arī IBS ārstēšanai ar caureju (IBS-D).
Viens no aizraujošākajiem šī pētījuma aspektiem ir sporu bāzes probiotiku rentabilitāte salīdzinājumā ar rifaksimīnu.
Šajā pētījumā ir vairāki nozīmīgi ierobežojumi, no kuriem daudzi autori atzīst. Tajos ietilpst apžilbināšanas un placebo trūkums, mēreni, nevis smagi simptomi sākotnējā stāvoklī, elpas pārbaudes trūkums tievās zarnu baktēriju aizaugšanai (SIBO) un Romas III, nevis Romas IV kritēriju izmantošana. Pētnieki izmantoja Romu III, jo šis pētījums sākās pirms Romas IV, un autori atzīmē, ka 90% dalībnieku atbilda arī jaunajiem kritērijiem.
Ir papildu ierobežojumi, kurus autori neapspriež. Pirmais un, iespējams, vissvarīgākais ir tas, ka Rifaximin ārstēšanas grupa tika nepietiekami ārstēta gan devā, gan ilgumā. Pašlaik vispārpieņemtā rifaksimīna deva IBS-D ir 550 mg 3 reizes dienā (kopējā dienas deva 1 650 mg) 14 dienas.4Šajā pētījumā 10 dienas tika izmantots kopumā 1200 mg dienā, kas ir 52% no faktiskās devas. Tas rada ievērojamu rezultātu novirzi salīdzinājumā ar sporas balstītu probiotikas iejaukšanos.
Uzlaboti iznākuma rādītāji varētu stiprināt šo pētījumu. Pirmkārt, autori izmantoja taisnās zarnas tilpuma sensācijas testu sākotnējā un katrā vizītē. Šis tests ir invazīvs, neērts, un tam ir maz atbalsta literatūrā kā IBS-D iznākuma mērs.5Taisnās zarnas tilpuma sensācijas testa vietā neinvazīvs 3 stundu laktulozes elpas tests uzlabotu pētījuma plānu. Tas būtu ļāvis autoriem iekļaut tikai pacientus ar SIBO vai stratificēt respondentus katrā ārstēšanas grupā, pamatojoties uz SIBO statusu. Rezaie et al. atklāja, ka pacienti ar pozitīvu laktulozes elpas pārbaudi SIBO ievērojami labāk reaģēja uz rifaksimīna terapiju nekā IBS-D pacienti ar normālu elpas pārbaudi.Ar3 stundu ilgas laktulozes elpas testa iekļaušana šajā pētījumā būtu noskaidrojusi, kuri pacienti bija labākie kandidāti uz sporām balstītai probiotiskai ārstēšanai salīdzinājumā ar rifaksimīna terapiju.
2 ārstēšanas grupu (rifaksimīna/zema FODMAP diētas pret sporu balstīta probiotika) vai 2 ārstēšanas grupu izmantošana un placebo grupa būtu uzlabojusi rezultātu skaidrību. Blinding varētu novērst citu aizspriedumu avotu; Tomēr nav iespējams neredzēt terapeitisko uzturu par parasto uzturu, un tas ir pastāvīgs izaicinājums uztura pētījumos.
Terapeitisko iejaukšanās ietekme šajā pētījumā tika apglabāta mulsinošās un apgrūtinošajās tabulās, tāpēc es esmu izcēlis pozitīvus rezultātus grafikā, kas ilustrē pētījuma rezultātus. Šajā grafikā ir parādīti pētījuma rezultāti un parāda mums, cik efektīvas šīs terapijas tiek salīdzinātas viena ar otru. Tas arī uzsver faktu, ka visas 3 ārstēšanas grupas turpināja uzlaboties pat pēc tam, kad iejaukšanās tika pārtraukta 3. vizītē (34. diena).
Viens no aizraujošākajiem šī pētījuma aspektiem ir sporu bāzes probiotiku rentabilitāte salīdzinājumā ar rifaksimīnu. Šajā pētījumā izmantotā rifaksimīna deva maksā aptuveni 1300 USD, un ieteicamā deva ir tuvāk 2000 USD. Apdrošināšanas segums bieži prasa vairākas medikamentu kļūmes un iepriekšējas atļaujas, ja vispār tiek segta ārstēšana. Šajā pētījumā izmantotā probiotikas deva un ilgums ir mazumtirdzniecības cena par 55 USD. Tas nozīmē būtisku sporu balstītas probiotikas terapijas priekšrocību. Autori neziņoja par blakusparādībām vai dalībnieku pamešanu, tāpēc ir grūti šos faktorus ņemt vērā rentabilitātes attiecībā.
Jāatzīmē arī, ka rezultāti bija līdzīgi uz sporām balstītai probiotikas terapijai, salīdzinot ar diētas ārstēšanas grupu ar zemu FODMAP. Ir pierādīts, ka diēta ar zemu FODMAP ir efektīva uztura stratēģija IBS-D ārstēšanai.Plkst.Lai arī ir aizraujoši, ja IBS ir efektīvs uztura līdzeklis, šī diēta ir ļoti ierobežojoša, un tai ir tālejoša psihosociālā un uztura ietekme.8Pēc manas pieredzes, zemā FODMAP diēta ir stresa pilna uzturs, salīdzinot ar citiem, iespējams, vēl ierobežojošāku uzturu, jo ēdiena izvēle nav intuitīva. Pacientiem pastāvīgi jāizmanto izdales materiāli un lietotnes, tāpēc jākļūst ļoti modriem, lai veiksmīgi ievērotu šo diētu. Šajā sakarā uz sporām balstīta probiotikas terapija piedāvā ievērojamas priekšrocības.
Secinājums
Lai gan šim pētījumam ir vairāki metodiski jautājumi, kas rada neobjektivitāti, ir svarīgi atzīt, ka šī pētījuma rezultāti uzlabo mūsu izpratni par IBS-D ārstēšanas iespējām. Uz sporas balstīta probiotiskā terapija kā patstāvīga terapija bija saistīta ar IBS smaguma pakāpes, dzīves kvalitātes un taisnās zarnas tilpuma sajūtu uzlabojumiem, kas līdzvērtīgi rifaksimīna terapijai, kam seko diēta ar zemu fodmapu vai probiotisko terapiju. Pēc ārstēšanas pārtraukšanas simptomi turpināja uzlaboties visām 3 intervencēm, par ko liecina uzlaboti IBS smaguma pakāpe 60. dienā, salīdzinot ar 34. dienu pēc ārstēšanas pārtraukšanas. Visnozīmīgākā kļūda pētījumā bija nepietiekama rifaksimīna deva ārstēšanai. Neskatoties uz to, uz sporām balstīta probiotiskā terapija piedāvā daudz vienkāršāku ārstēšanu ar mazāk nekā 5% no rifaksimīna izmaksām. Ir nepieciešami vairāk pētījumu, pirms var apgalvot, ka sporas bāzes probiotikas terapija ir tikpat efektīva kā rifaksimīns, taču to noteikti var apsvērt, izvēloties ārstēšanas iespējas IBS-D pacientiem.

 Suche
Suche
 Mein Konto
Mein Konto