Cet article fait partie de notre édition spéciale en mai 2020. Téléchargez l'édition complète ici.
Relation
Catinean A, Neag AM, Nita A, Buzea M, Buzoianu AD.bacillespp. Spores – une option thérapeutique prometteuse pour les patients atteints du syndrome du côlon irritable.Nutriments. 2019; 11 (9): 1968.
Objectif
Le but de cette étude était de comparer la rifaximine, suivi d'un oligosaccharide, d'un régime disaccharide et polyoll nutritif ou peu fermentable avec un probiotique à base de spores (mégasporébiotique) chez les patients atteints du syndrome de l'intime irritable (IBS) sans constification.
Brouillon
Une étude clinique non transformée, prospective, randomisée et contrôlée. Les participants ont été randomisés en 3 groupes:
- G1, bei dem die Teilnehmer eine 10-tägige Kur mit Rifaximin (1.200 mg) erhielten, gefolgt von einer 24-tägigen Kur mit einem nutrazeutischen Inhaltsstoff Bifidobacterium longum W11, lösliche Ballaststoffe und Vitamine B1B2B6und B12.
- G2, bei dem die Teilnehmer einen 34-tägigen Kurs erhielten Bazillus spp probiotisch (Bacillus licheniformis, Bacillus indicus HU36™, Bacillus subtilis HU58™, Bacillus clausii, Bacillus coagulansalle von der Marke MegaSporeBiotic).
- G3, bei dem die Teilnehmer eine 10-tägige Behandlung mit Rifaximin (1.200 mg) erhielten, gefolgt von einer 24-tägigen Low-FODMAP-Diät.
Les chercheurs ont reçu des mesures de résultats au début du cours, jour 10 (pour les groupes G1 et G3), le jour 34 et le jour 60.
Participant
Cette étude comprenait 90 patients atteints du syndrome du côlon irritable sans constipation basée sur les critères de Rome III. Les patients avaient entre 18 et 75 ans et avaient une coloscopie normale, les valeurs sanguines dans les valeurs de référence et la calprotectine fécale normale au cours des 5 dernières années. Les patients atteints d'allergies alimentaires documentés, d'intolérance au gluten ou de maladie cœliaque, de diabète, de maladies thyroïdiennes, de maladies inflammatoires de l'intestin ou d'autres maladies organiques, des troubles de l'alimentation (anorexie ou boulimie), probiotiques 1 mois avant l'étude, le traitement antibiotique au cours des 6 derniers mois ou des régimes spécifiques ont été exclus.
Paramètres d'étude évalués
Les chercheurs ont évalué les patients sur la base du score de degré lourd IBS (IBS-SS), de la qualité de vie des patients IBS (IBS-QL) et d'un test de sensation de volume rectal.
Connaissances importantes
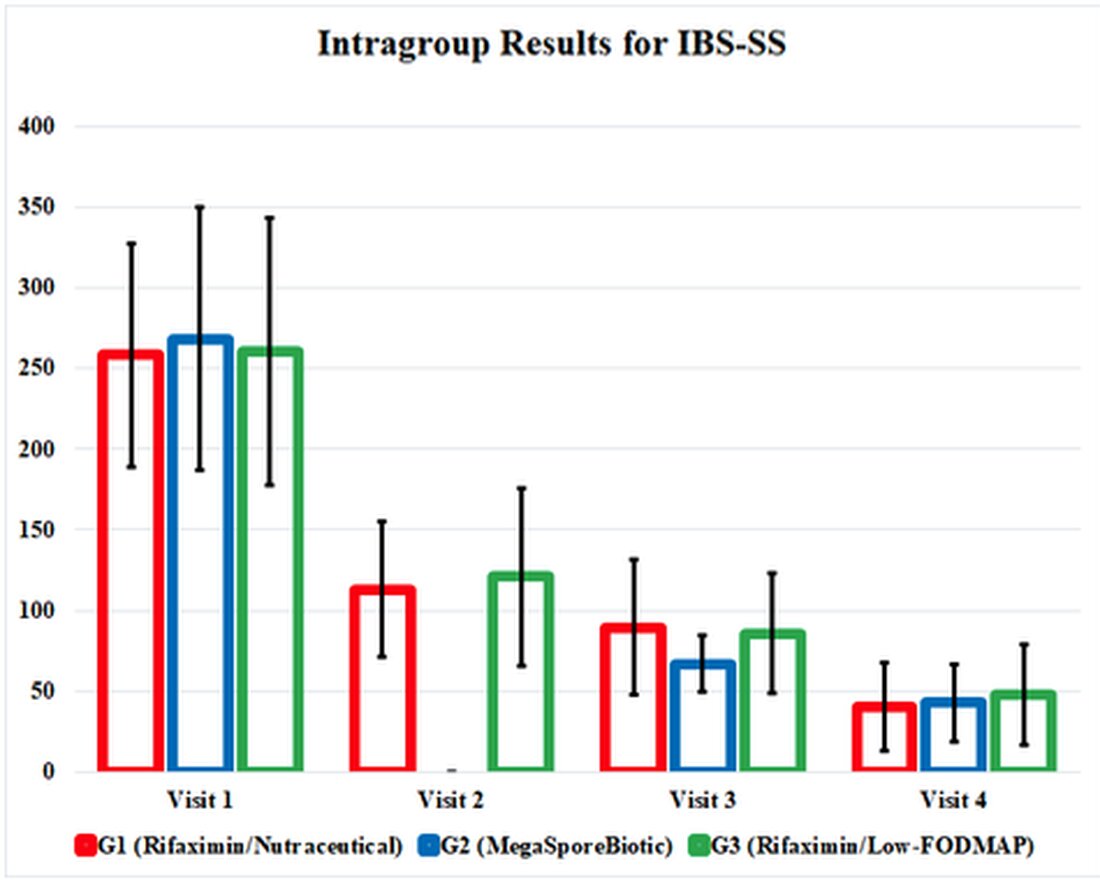
À chaque mesure des résultats pour G1, G2 et G3, l'IBS-SS s'est amélioré et, de manière intéressante, s'est également amélioré jusqu'à la fin de l'étude. Le groupe mégasporébiotique, G2, a connu une amélioration antérieure des symptômes lors de la 3e visite (jour 34). Les scores de qualité de vie et le test de sentiment rectal se sont également améliorés dans chaque groupe, avec des résultats similaires dans chaque groupe.
Pratiquer les implications
Le syndrome de signification est une maladie courante qui affecte environ 10% de la population avec des lacunes considérables dans des stratégies de traitement fiables et peu coûteuses.1Notre compréhension de la physiopathologie se développe rapidement en utilisant la biologie systémique. Le modèle actuellement proposé est un réseau complexe de troubles fonctionnels du microbiote intestinal, la perméabilité intestinale modifiée, le changement de mobilité, l'activation du compteur immunitaire gastro-intestinal (gi), l'hypersensibilité viscérale et les interactions cérébrales intestinales anormales.2La rifaximine est apparue pour la première fois en 2011 avec l'étude cible comme une option de traitement efficace pour modifier le microbiote gastro-intestinal, ce qui a finalement conduit au traitement de l'IBS en 2015 pour l'approbation de la FDA de la rifaximine.3Cette étude est destinée à montrer qu'une thérapie non antibiotique peut également être efficace pour le traitement de l'IBS par diarrhée (IBS-D) en modifiant le microbiome par un probiotique à base de spores.
L'un des aspects les plus excitants de cette étude est la rentabilité des probiotiques basés sur les spores par rapport à la rifaximine.
Cette étude contient plusieurs restrictions significatives, dont beaucoup reconnaissent les auteurs. Cela comprend un manque d'aveuglement et un placebo, plutôt modéré que sévère au début de l'étude, un manque de tests d'haleine pour la prolifération bactérienne de l'intestin grêle (SIBO) et l'utilisation de ROM III au lieu des critères ROM IV. Les chercheurs ont utilisé Rom III parce que cette étude a commencé devant Rome IV, et les auteurs constatent que 90% des participants répondaient également aux nouveaux critères.
Il existe des restrictions supplémentaires qui ne sont pas discutées par les auteurs. Le premier et peut-être le plus important est que le groupe de traitement de la rifaximine a été traité à la fois à la dose et à long terme. La dose de rifaximine actuellement généralement reconnue pour IBS-D est de 550 mg 3 fois par jour (1 650 mg de dose globale) pendant 14 jours.4Dans cette étude, un total de 1 200 mg par jour a été utilisé pendant 10 jours, soit 52 % de la dose efficace. Cela conduit à un biais de résultat significatif par rapport à l’intervention probiotique basée sur les spores.
Les mesures de résultats améliorées pourraient renforcer cette étude. Initialement, les auteurs ont utilisé un test de sensation de volume rectal au début de leurs études. Ce test est invasif, inconfortable et est à peine soutenu dans la littérature comme une mesure des résultats pour IBS-D.5Au lieu du test de sensation de volume rectal, un test d'haleine de lactulose non invasif de 3 heures améliorerait la conception de l'étude. Cela aurait permis aux auteurs de n'avoir que des patients atteints de SIBO ou d'avoir des intervenants dans chaque groupe de traitement en fonction du statut SIBO. Rezaie et al. ont constaté que les patients présentant un test d'haleine de lactulose positif pour le SIBO traitent de manière significative le traitement par rifaximine que les patients IBS-D avec un test d'haleine normal.6L'inclusion d'un test respiratoire au lactulose de 3 heures dans cette étude aurait permis de clarifier quels patients étaient les meilleurs candidats pour un traitement probiotique à base de spores par rapport à un traitement par la rifaximine.
L'utilisation de 2 groupes de traitement (alimentation rifaximine / FODMAP-pauvre par rapport aux probiotiques à base de spores) ou 2 groupes de traitement et un groupe placebo auraient amélioré la clarté des résultats. L'échec pourrait éliminer une autre source de biais; Cependant, il est impossible de décolorer la nutrition thérapeutique vers le régime alimentaire habituel, et c'est un défi constant dans la recherche nutritionnelle.
Les effets des interventions thérapeutiques dans cette étude ont été enterrés dans des tableaux confus et lourds, j'ai donc mis l'accent sur des résultats positifs dans un graphique qui illustrait les résultats de l'étude. Ce graphique montre les résultats de l'étude et nous montre à quel point ces thérapies sont comparées efficacement. Il souligne également le fait que les 3 groupes de traitement se sont encore améliorés, même après l'annulation des interventions lors de la visite 3 (jour 34).
L'un des aspects les plus excitants de cette étude est la rentabilité des probiotiques basés sur les spores par rapport à la rifaximine. La dose de rifaximine utilisée dans cette étude coûte environ 1 300 $, et la dose recommandée est de 2 000 dollars américains. La protection de l'assurance nécessite souvent plusieurs défaillances de médicaments et les permis précédents si le traitement est couvert. La dose et la durée du probiotique basé sur les spores utilisées dans cette étude coûtent 55 $ en détail. Cela représente un avantage significatif de la thérapie probiotique à base de spores. Les auteurs n'ont pas signalé les effets secondaires ou les échecs des participants, il est donc difficile de calculer ces facteurs en un rapport coûts-avantages.
Il convient également de noter que les résultats du thérapie probiotique à base de spores étaient similaires par rapport au groupe de traitement selon un régime à faible fodmap. Le régime à faible fodmap s'est avéré être une stratégie nutritionnelle efficace pour le traitement de l'IBS-D.7Bien qu'il soit excitant d'avoir un instrument nutritionnel efficace pour le SCI, ce régime est très restrictif et a des effets psychosociaux et nutritionnels de loin.8D'après mon expérience, le régime à faible fodmap est un régime plus stressant par rapport à d'autres régimes, peut-être encore plus restrictifs, car la sélection des aliments n'est pas intuitive. Les patients doivent constamment utiliser les documents et les applications et doivent donc devenir très vigilants pour observer avec succès ce régime. À cet égard, la thérapie probiotique basée sur les spores offre un avantage significatif.
Conclusion
Bien que cette étude ait plusieurs problèmes méthodologiques qui conduisent à des distorsions, il est important de reconnaître que les résultats de cette étude améliorent notre compréhension des options de traitement pour IBS-D. Les probiotiques à base de spores en tant que thérapie indépendante ont été associés à des améliorations au niveau lourd IBS, à la qualité de vie et au sentiment rectal de volume, qui correspondaient à ceux du traitement de la rifaximine suivi d'un régime à faible fodmap ou d'un traitement probiotique. Les symptômes se sont encore améliorés dans les 3 interventions après l'arrêt du traitement, comme cela a été démontré par l'amélioration des scores IBS lourds le jour 60 par rapport au jour 34 une fois le traitement terminé. L'erreur la plus importante dans l'étude a été la dose inadéquate de rifaximine pour le traitement. Néanmoins, la thérapie probiotique basée sur les spores offre un traitement beaucoup plus simple à moins de 5% du coût de la rifaximine. Des recherches supplémentaires sont nécessaires avant de pouvoir dire que les probiotiques à base de spores sont tout aussi efficaces que la rifaximine, mais il peut certainement être pris en compte lors du choix des options de traitement pour les patients IBS-D.

 Suche
Suche
 Mein Konto
Mein Konto