Tento článek je součástí našeho speciálního vydání května 2020. Stáhněte si celé vydání zde.
Vztah
Catineean A, Neag AM, Nita A, Buzea M, Buzoianu AD.bacilSpp. Spóry - slibná možnost léčby u pacientů s syndromem dráždivého střeva.Živiny. 2019; 11 (9): 1968.
Objektivní
Cílem této studie bylo porovnat rifaximin, následovaný výživným nebo nízkým fermentovatelným oligosacharidem, disacharidem a polyold dietou (FODMAP) s probiotikou na bázi spór (Megasporebiotic) u pacientů s syndromem dráždivého tračníku (IBS).
Návrh
Nepřirozená, prospektivní, randomizovaná, kontrolovaná klinická studie. Účastníci byli randomizováni ve 3 skupinách:
- G1, bei dem die Teilnehmer eine 10-tägige Kur mit Rifaximin (1.200 mg) erhielten, gefolgt von einer 24-tägigen Kur mit einem nutrazeutischen Inhaltsstoff Bifidobacterium longum W11, lösliche Ballaststoffe und Vitamine B1B2B6und B12.
- G2, bei dem die Teilnehmer einen 34-tägigen Kurs erhielten Bazillus spp probiotisch (Bacillus licheniformis, Bacillus indicus HU36™, Bacillus subtilis HU58™, Bacillus clausii, Bacillus coagulansalle von der Marke MegaSporeBiotic).
- G3, bei dem die Teilnehmer eine 10-tägige Behandlung mit Rifaximin (1.200 mg) erhielten, gefolgt von einer 24-tägigen Low-FODMAP-Diät.
Vědci získali výsledná opatření na začátku, 10. den (pro skupiny G1 a G3), den 34 a 60 den.
Účastník
Tato studie zahrnovala 90 pacientů s syndromem dráždivého střeva bez zácpy založené na kritériích Říma III. Pacienti byli ve věku 18 až 75 let a měli normální kolonoskopii, krevní hodnoty v referenčních hodnotách a normální fekální calprotektin za posledních 5 let. Pacienti s zdokumentovanými potravinovými alergiemi, intolerancí lepku nebo celiakií, cukrovkou, onemocněním štítné žlázy, zánětlivými onemocněními střev nebo jinými organickými onemocněními, poruchami příjmu potravy (anorexie nebo bulimie), probiotika 1 měsíc před studií, antibiotická léčba v posledních 6 měsících nebo specifické stravy.
Hodnoceny parametry studie
Vědci hodnotili pacienty na základě skóre těžkého stupně IBS (IBS-SS), kvalitě života pacientů s IBS (IBS-QL) a testu pocitu rektálního objemu.
Důležité znalosti
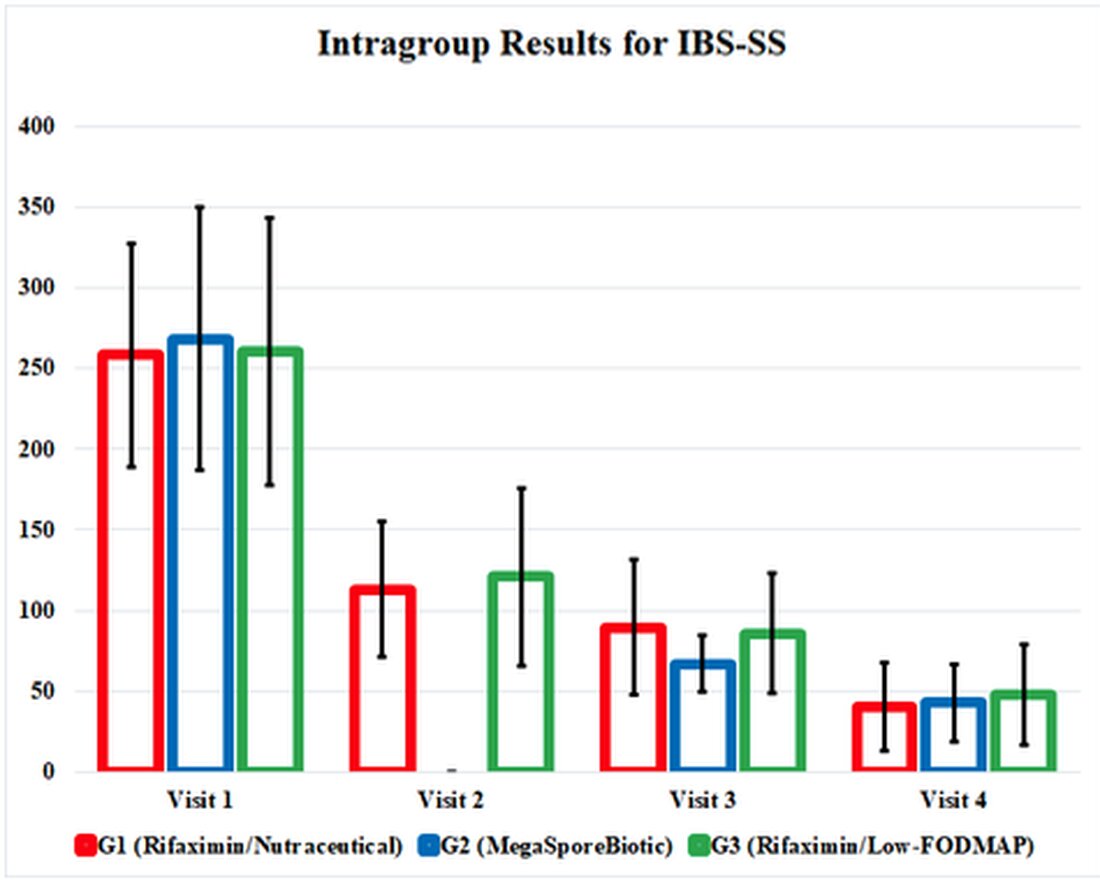
Při každém měření výsledků pro G1, G2 a G3 se IBS-SS zlepšila a zajímavě se stejně zlepšila až do konce studie. Megasporebiotická skupina, G2, měla dřívější zlepšení příznaků při 3. návštěvě (den 34). Skóre kvality života a test rektálního pocitu se také zlepšily v každé skupině, s podobnými výsledky v každé skupině.
Praktikovat důsledky
Syndrom významnosti je běžné onemocnění, které postihuje přibližně 10 % populace se značnými mezerami v spolehlivých a levných strategiích léčby.1Naše chápání patofyziologie se rychle rozšiřuje pomocí systémové biologie. V současné době navrhovaný model je komplexní síť funkčních poruch střevní mikrobioty, změněná střevní propustnost, měnící se mobilita, aktivace imunitního měřiče gastrointestinální (GI), viscerální přecitlivělosti a abnormální interakce střeva mozku.2Rifaximin se poprvé objevil v roce 2011 s cílovou studií jako účinná léčebná možnost pro změnu mikrobioty GI, což nakonec vedlo k léčbě IBS v roce 2015 pro schválení FDA rifaximinu.3Účelem této studie je prokázat, že ne-antibiotická terapie může být také účinná pro léčbu IBS průjmem (IBS-D) změnou mikrobiomu pomocí probiotiky na bázi spór.
Jedním z nejzajímavějších aspektů této studie je nákladová efektivita probiotik založená na spórech ve srovnání s rifaximinem.
Tato studie obsahuje několik významných omezení, z nichž mnohé uznávají autory. To zahrnuje nedostatek oslepení a placeba, spíše mírné než závažné příznaky na začátku studie, nedostatek dechových testů na bakteriální přerůstání tenkého střeva (SIBO) a použití ROM III namísto kritérií ROM IV. Vědci použili ROM III, protože tato studie začala před Římem IV a autoři zjistili, že 90 % účastníků také splňovala nová kritéria.
Existují další omezení, o nichž autoři nediskutují. První a možná nejdůležitější je to, že skupina léčby rifaximinu byla léčena jak v dávce, tak z dlouhodobého hlediska. V současné době obecně uznávaná dávka rifaximinu pro IBS-D je 550 mg 3krát denně (celková dávka 1 650 mg) po dobu 14 dnů.4V této studii bylo použito celkem 1 200 mg za den po dobu 10 dnů, což odpovídá 52 % účinné dávky. To vede k významnému zkreslení ve srovnání s probiotickým zásahem na bázi spór.
Tato studie by mohla posílit zlepšená měření výsledků. Zpočátku autoři použili na začátku studia test senzace rektálního objemu. Tento test je invazivní, nepříjemný a v literatuře je stěží podporován jako míra výsledků pro IBS-D.5Namísto testu senzace rektálního objemu by neinvazivní 3hodinový test laktulózy zlepšil návrh studie. To by umožnilo autorům mít pouze pacienty se SIBO nebo mít respondenty v každé léčebné skupině založené na stavu SIBO. Rezaie et al. zjistili, že pacienti s pozitivním testem laktulózového dechového testu pro SIBO významně řeší terapii rifaximinu než pacienti s IBS-D s normálním dechovým testem.6Zahrnutí 3hodinového testu laktulózy v této studii by objasnilo, kteří pacienti byli nejlepšími kandidáty pro probiotickou léčbu založenou na spórech ve srovnání s terapií rifaximinu.
Použití 2 léčebných skupin (dieta chudých na rifaximin/FODMAP versus probiotika na bázi spór) nebo 2 léčebných skupin a skupina placeba by zlepšila jasnost výsledků. Selhání by mohlo eliminovat jiný zdroj zaujatosti; Je však nemožné vyblednout terapeutickou výživu směrem k obvyklé stravě, a to je neustálá výzva při výživovém výzkumu.
Účinky terapeutických intervencí v této studii byly pohřbeny v matoucích a těžkopádných tabulkách, takže jsem zdůraznil pozitivní výsledky v grafice, která ilustrovala výsledky studie. Tato grafika ukazuje výsledky studie a ukazuje nám, jak efektivně jsou tyto terapie porovnány. Zdůrazňuje také skutečnost, že všechny 3 léčebné skupiny se dále zlepšily, a to i poté, co byly zásahy zrušeny na Visite 3 (den 34).
Jedním z nejzajímavějších aspektů této studie je nákladová efektivita probiotik založená na spórech ve srovnání s rifaximinem. Dávka rifaximinu použitá v této studii stojí přibližně 1 300 $ a doporučená dávka je 2 000 dolarů v USA. Ochrana pojištění často vyžaduje několik selhání léků a předchozí povolení, pokud je léčba vůbec pokryta. Dávka a doba trvání probiotiky na bázi spór použitá v této studii stojí 55 USD v maloobchodě. To představuje významnou výhodu probiotické terapie na bázi spór. Autoři nehlásili vedlejší účinky nebo selhání účastníků, takže je obtížné tyto faktory vypočítat do poměru nákladů a přínosů.
Je třeba také poznamenat, že výsledky pro probiotickou terapii založenou na spórech byly ve srovnání s léčenou skupinou podobné podle diety s nízkým obsahem FODMAP. Strava s nízkým fodmapem se ukázala jako účinná nutriční strategie pro léčbu IBS-D.7Ačkoli je vzrušující mít efektivní nutriční nástroj pro IBS, tato strava je velmi restriktivní a má daleko -uvolňující psychosociální a nutriční účinky.8Podle mých zkušeností je dieta s nízkým fodmapem stresující stravou ve srovnání s jinými, možná ještě restriktivnějšími stravami, protože výběr potravin není intuitivní. Pacienti musí neustále používat letáky a aplikace, a proto musí být velmi ostražití pro úspěšné pozorování této stravy. V tomto ohledu nabízí probiotická terapie na bázi spór významnou výhodu.
Závěr
Ačkoli tato studie má několik metodických problémů, které vedou k zkreslením, je důležité si uvědomit, že výsledky této studie zlepšují naše chápání možností léčby pro IBS-D. Probiotická terapie na bázi spór jako nezávislá terapie byla spojena se zlepšením těžké úrovně IBS, kvalitou života a rektálním pocitem objemu, což odpovídalo těm, které se konaly terapii rifaximinu, po které následovala dieta s nízkým obsahem fodmapu nebo probiotickou terapií. Příznaky se po zastavení léčby dále zlepšily ve všech 3 intervencích, jak bylo prokázáno zlepšeným skóre IBS-Heavy v den 60 ve srovnání s 34. dnem po dokončení léčby. Nejdůležitější chybou ve studii byla nedostatečná dávka rifaximinu pro léčbu. Probiotická terapie založená na spórech však nabízí mnohem jednodušší léčbu méně než 5 % nákladů na rifaximin. Další výzkum je nezbytný dříve, než lze říci, že probiotická terapie na bázi spór je stejně účinná jako rifaximin, ale lze jej určitě zvážit při výběru možností léčby pacientů s IBS-D.

 Suche
Suche
 Mein Konto
Mein Konto