Dieser Artikel ist Teil unserer Sonderausgabe Mai 2020. Laden Sie die vollständige Ausgabe hier herunter.
Bezug
Catinean A, Neag AM, Nita A, Buzea M, Buzoianu AD. Bazillus spp. Sporen – eine vielversprechende Behandlungsoption für Patienten mit Reizdarmsyndrom. Nährstoffe. 2019;11(9):1968.
Zielsetzung
Das Ziel dieser Studie war der Vergleich von Rifaximin, gefolgt von einer nutrazeutischen oder niedrig fermentierbaren Oligosaccharid-, Disaccharid-, Monosaccharid- und Polyoldiät (FODMAP) mit einer alleinigen Therapie mit einem sporenbasierten Probiotikum (MegaSporeBiotic) bei Patienten mit Reizdarmsyndrom ( IBS) ohne Verstopfung.
Entwurf
Eine nicht verblindete, prospektive, randomisierte, kontrollierte klinische Studie. Die Teilnehmer wurden in 3 Gruppen randomisiert:
- G1, bei dem die Teilnehmer eine 10-tägige Kur mit Rifaximin (1.200 mg) erhielten, gefolgt von einer 24-tägigen Kur mit einem nutrazeutischen Inhaltsstoff Bifidobacterium longum W11, lösliche Ballaststoffe und Vitamine B1B2B6und B12.
- G2, bei dem die Teilnehmer einen 34-tägigen Kurs erhielten Bazillus spp probiotisch (Bacillus licheniformis, Bacillus indicus HU36™, Bacillus subtilis HU58™, Bacillus clausii, Bacillus coagulansalle von der Marke MegaSporeBiotic).
- G3, bei dem die Teilnehmer eine 10-tägige Behandlung mit Rifaximin (1.200 mg) erhielten, gefolgt von einer 24-tägigen Low-FODMAP-Diät.
Die Forscher erhielten Ergebnismessungen zu Studienbeginn, Tag 10 (für die Gruppen G1 und G3), Tag 34 und Tag 60.
Teilnehmer
Diese Studie umfasste 90 Patienten mit Reizdarmsyndrom ohne Obstipation basierend auf den Rom-III-Kriterien. Die Patienten waren zwischen 18 und 75 Jahre alt und hatten in den letzten 5 Jahren eine normale Koloskopie, Blutwerte innerhalb der Referenzwerte und normales fäkales Calprotectin. Patienten mit dokumentierten Nahrungsmittelallergien, Glutenunverträglichkeit oder Zöliakie, Diabetes, Schilddrüsenerkrankungen, entzündlichen Darmerkrankungen oder anderen organischen Erkrankungen, Essstörungen (Anorexie oder Bulimie), Probiotika 1 Monat vor der Studie, Antibiotikabehandlung in den letzten 6 Monaten oder spezifisch Diäten wurden ausgeschlossen.
Studienparameter bewertet
Die Forscher bewerteten Patienten basierend auf dem IBS-Schweregrad-Score (IBS-SS), der Lebensqualität für IBS-Patienten (IBS-QL) und einem rektalen Volumenempfindungstest.
Wichtige Erkenntnisse
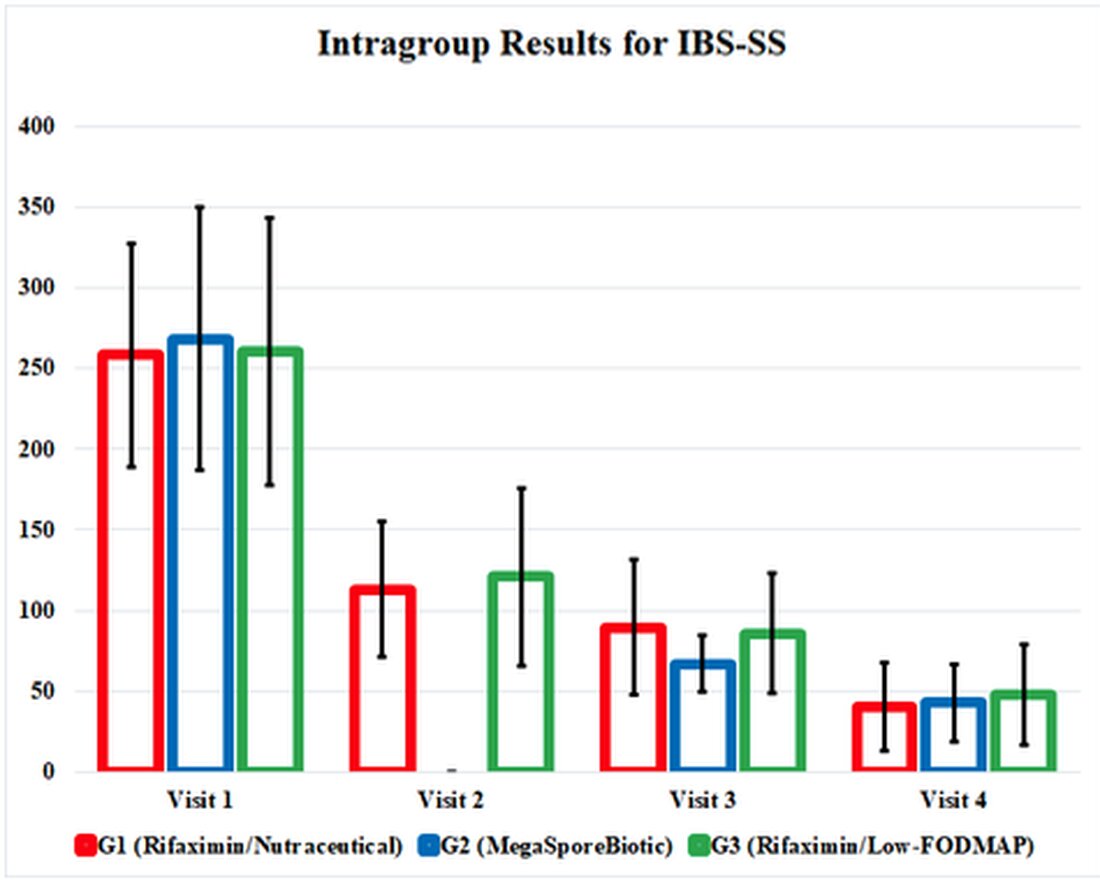
IBS-SS verbesserte sich bei jeder Ergebnismessung für G1, G2 und G3 und verbesserte sich interessanterweise gleichermaßen bis zum Ende der Studie. Die MegaSporeBiotic-Gruppe, G2, hatte eine frühere Symptomverbesserung beim 3. Besuch (Tag 34). Die Lebensqualitäts-Scores und der rektale Volumengefühlstest verbesserten sich ebenfalls in jeder Gruppe, mit ähnlichen Ergebnissen in jeder Gruppe.
Implikationen üben
Das Reizdarmsyndrom ist eine häufige Erkrankung, die etwa 10 % der Bevölkerung betrifft, mit erheblichen Lücken bei zuverlässigen und kostengünstigen Behandlungsstrategien.1 Unser Verständnis der Pathophysiologie erweitert sich schnell unter Verwendung der systemischen Biologie. Das derzeit vorgeschlagene Modell ist ein komplexes Netz aus Funktionsstörungen der Darmmikrobiota, veränderter Darmpermeabilität, veränderter Beweglichkeit, gastrointestinaler (GI) Immunzellenaktivierung, viszeraler Überempfindlichkeit und abnormalen Darm-Hirn-Interaktionen.2 Rifaximin tauchte erstmals 2011 mit der TARGET-Studie als wirksame Behandlungsoption zur Veränderung der GI-Mikrobiota auf, die schließlich 2015 zur FDA-Zulassung von Rifaximin zur Behandlung von IBS mit Durchfall führte.3 Diese Studie soll zeigen, dass eine nicht-antibiotische Therapie durch die Veränderung des Mikrobioms durch ein sporenbasiertes Probiotikum auch zur Behandlung von IBS mit Durchfall (IBS-D) wirksam sein kann.
Einer der spannendsten Aspekte dieser Studie ist die Kosteneffizienz von sporenbasierten Probiotika im Vergleich zu Rifaximin.
Diese Studie enthält mehrere signifikante Einschränkungen, von denen viele die Autoren anerkennen. Dazu gehören ein Fehlen von Verblindung und Placebo, eher mittelschwere als schwere Symptome zu Studienbeginn, ein Fehlen von Atemtests für bakterielle Überwucherung des Dünndarms (SIBO) und die Verwendung von Rom-III- statt Rom-IV-Kriterien. Die Forscher verwendeten Rom III, weil diese Studie vor Rom IV begann, und die Autoren stellen fest, dass 90 % der Teilnehmer auch die neuen Kriterien erfüllten.
Es gibt zusätzliche Einschränkungen, die von den Autoren nicht diskutiert werden. Der erste und vielleicht wichtigste ist, dass die Rifaximin-Behandlungsgruppe sowohl in der Dosis als auch in der Dauer unterbehandelt war. Die derzeit allgemein anerkannte Dosierung von Rifaximin für IBS-D beträgt 550 mg 3-mal täglich (1.650 mg Tagesgesamtdosis) für 14 Tage.4 In dieser Studie wurden 10 Tage lang insgesamt 1.200 mg pro Tag verwendet, was 52 % der wirksamen Dosis entspricht. Dies führt zu einer signifikanten Ergebnisverzerrung gegenüber der sporenbasierten probiotischen Intervention.
Verbesserte Ergebnismessungen könnten diese Studie stärken. Zunächst verwendeten die Autoren zu Studienbeginn und bei jedem Besuch einen rektalen Volumenempfindungstest. Dieser Test ist invasiv, unbequem und wird in der Literatur als Ergebnismaß für IBS-D kaum unterstützt.5 Anstelle des rektalen Volumenempfindungstests würde ein nicht-invasiver 3-stündiger Lactulose-Atemtest das Studiendesign verbessern. Dies hätte es den Autoren ermöglicht, nur Patienten mit SIBO einzubeziehen oder Responder in jeder Behandlungsgruppe basierend auf dem SIBO-Status stratifiziert zu haben. Rezaie et al. fanden heraus, dass Patienten mit einem positiven Lactulose-Atemtest für SIBO signifikant besser auf eine Rifaximin-Therapie ansprachen als IBS-D-Patienten mit einem normalen Atemtest.6 Die Einbeziehung eines 3-stündigen Lactulose-Atemtests in diese Studie hätte geklärt, welche Patienten die besten Kandidaten für eine sporenbasierte probiotische Behandlung im Vergleich zu einer Rifaximin-Therapie waren.
Die Verwendung von 2 Behandlungsgruppen (Rifaximin/FODMAP-arme Diät versus sporenbasiertes Probiotikum) oder 2 Behandlungsgruppen und einer Placebogruppe hätte die Klarheit der Ergebnisse verbessert. Verblindung könnte eine weitere Quelle der Voreingenommenheit beseitigen; Es ist jedoch unmöglich, die therapeutische Ernährung gegenüber der üblichen Ernährung zu verblinden, und dies ist eine ständige Herausforderung in der Ernährungsforschung.
Die Auswirkungen der therapeutischen Interventionen in dieser Studie wurden in verwirrenden und umständlichen Tabellen begraben, daher habe ich positive Ergebnisse in einer Grafik hervorgehoben, die die Ergebnisse der Studie veranschaulicht. Diese Grafik stellt die Studienergebnisse dar und zeigt uns, wie effektiv diese Therapien miteinander verglichen werden. Es hebt auch die Tatsache hervor, dass sich alle 3 Behandlungsgruppen weiter verbesserten, selbst nachdem die Interventionen bei Visite 3 (Tag 34) abgebrochen wurden.
Einer der spannendsten Aspekte dieser Studie ist die Kosteneffizienz von sporenbasierten Probiotika im Vergleich zu Rifaximin. Die in dieser Studie verwendete Rifaximin-Dosis kostet ungefähr 1.300 US-Dollar, und die empfohlene Dosis liegt näher bei 2.000 US-Dollar. Der Versicherungsschutz erfordert oft mehrere Medikamentenversagen und vorherige Genehmigungen, wenn die Behandlung überhaupt abgedeckt ist. Die Dosis und Dauer des in dieser Studie verwendeten sporenbasierten Probiotikums kostet im Einzelhandel 55 US-Dollar. Dies stellt einen wesentlichen Vorteil der sporenbasierten probiotischen Therapie dar. Die Autoren berichteten nicht über Nebenwirkungen oder Ausfälle von Teilnehmern, daher ist es schwierig, diese Faktoren in ein Kosten-Nutzen-Verhältnis einzurechnen.
Es sollte auch beachtet werden, dass die Ergebnisse für die sporenbasierte probiotische Therapie im Vergleich zur Behandlungsgruppe nach einer Low-FODMAP-Diät ähnlich waren. Die Low-FODMAP-Diät hat sich als wirksame Ernährungsstrategie zur Behandlung von IBS-D herausgestellt.7 Obwohl es aufregend ist, ein effektives Ernährungsinstrument für IBS zu haben, ist diese Diät sehr restriktiv und hat weitreichende psychosoziale und ernährungsphysiologische Auswirkungen.8 Nach meiner Erfahrung ist die Low-FODMAP-Diät im Vergleich zu anderen, vielleicht sogar restriktiveren Diäten eine belastendere Diät, da die Lebensmittelauswahl nicht intuitiv ist. Die Patienten müssen ständig Handzettel und Apps verwenden und müssen daher sehr wachsam werden, um diese Diät erfolgreich einzuhalten. In dieser Hinsicht bietet die sporenbasierte probiotische Therapie einen wesentlichen Vorteil.
Fazit
Obwohl diese Studie mehrere methodische Probleme aufweist, die zu Verzerrungen führen, ist es wichtig anzuerkennen, dass die Ergebnisse dieser Studie unser Verständnis der Behandlungsoptionen für IBS-D verbessern. Die sporenbasierte probiotische Therapie als eigenständige Therapie war mit Verbesserungen des IBS-Schweregrads, der Lebensqualität und des rektalen Volumengefühls verbunden, die denen einer Rifaximin-Therapie gefolgt von einer Low-FODMAP-Diät oder einer probiotischen Therapie entsprachen. Die Symptome verbesserten sich bei allen 3 Interventionen nach Absetzen der Behandlung weiter, wie durch verbesserte IBS-Schwere-Scores an Tag 60 gegenüber Tag 34 nach Beendigung der Behandlung belegt wurde. Der bedeutendste Fehler in der Studie war die unzureichende Dosis von Rifaximin für die Behandlung. Trotzdem bietet die sporenbasierte probiotische Therapie eine wesentlich einfachere Behandlung zu weniger als 5 % der Kosten von Rifaximin. Weitere Forschung ist erforderlich, bevor behauptet werden kann, dass die sporenbasierte probiotische Therapie genauso wirksam ist wie Rifaximin, aber sie kann sicherlich bei der Auswahl der Behandlungsoptionen für IBS-D-Patienten in Betracht gezogen werden.